メタボリックシンドロームについて
はじめに
 昔、まだ貧しかった、その日の糧を得ることこそが生活の中心であった時代、太っていることが豊かさや健康の象徴であった時代もありました。
昔、まだ貧しかった、その日の糧を得ることこそが生活の中心であった時代、太っていることが豊かさや健康の象徴であった時代もありました。時は移り変わり、飽食の時代とも言われる現代の日本社会に我々は生きています。
口当たりがよいもの、満腹感のある食べ物を安価にしかも手軽に手に入れることができます。
交通機関の発達により、ともすればほとんど歩かずに生活することもできます。
このように漫然と過ごしていれば栄養過多と運動不足になってしまう社会のありかたを背景に、肥満の方が増加しています。

肥満について
『肥満』とはどういう状態か?
 そもそも、肥満とはどういう状態をいうのでしょう。
そもそも、肥満とはどういう状態をいうのでしょう。日本肥満学会の基準によれば、脂肪が蓄積した状態を「肥満」と呼びます。
身長に対する体重の目安としてはBMI(body mass index 体重(kg)÷身長(m)÷身長(m)で求めることができます)25以上をいいます。
さらに肥満による健康障害があるか、あるいは病気の起きる基盤となることが予想され、 治療が必要になる状態を「肥満症」と呼び、肥満とは区別しています。
肥満は万病のもと
肥満は多彩な病気の元となることが、以前から知られています。脂肪細胞が蓄えられると、糖尿病や境界型糖尿病などの耐糖能障害、高脂血症、高血圧症、高尿酸血症、脂肪肝などの 病気が起きやすくなります。
またこれらの病気を背景として動脈硬化が進行し、狭心症・心筋梗塞などの冠動脈疾患や、脳梗塞が発症します。
体重が重くなると骨や関節に負担がかかり、変形性膝関節症などの関節疾患や腰痛症の原因となったり、 またいびきで気づかれる睡眠時無呼吸症候群などの病気が起こりやすくなります。
女性では月経異常も認められます。
これらの病気は、逆に体重が減少することによって、改善することが期待できるのです。
肥満に合併する様々な病気 – 動脈硬化とその危険因子
肥満に合併するさまざまな病気のうち、なんといっても問題なのは、動脈硬化が進行しやすくなる点あります。
動脈硬化とは、血管が厚く硬くなった状態をいいます。
自覚症状なく進行しますが、死亡の原因や重大な合併症を残す脳梗塞や心筋梗塞の原因となる怖い状態です。
日本人の3人に1人が動脈硬化の進行により、心筋梗塞・狭心症などの冠動脈疾患や脳梗塞により亡くなっています。
これらの病気は一旦おきてしまうと元に戻す治療は困難で、死亡にいたらなくても重い合併症が残ることも多いのです。
男性の働き盛りから初老期に襲ってきて男性の平均寿命を下げる大きな要因となっています。
心筋梗塞や脳梗塞はまさに国民病といえ、その前段階である動脈硬化の進行をいかに押さえるか、動脈硬化の予防が極めて重要といえます。

動脈硬化とは、血管が厚く硬くなった状態をいいます。
自覚症状なく進行しますが、死亡の原因や重大な合併症を残す脳梗塞や心筋梗塞の原因となる怖い状態です。
日本人の3人に1人が動脈硬化の進行により、心筋梗塞・狭心症などの冠動脈疾患や脳梗塞により亡くなっています。
これらの病気は一旦おきてしまうと元に戻す治療は困難で、死亡にいたらなくても重い合併症が残ることも多いのです。
男性の働き盛りから初老期に襲ってきて男性の平均寿命を下げる大きな要因となっています。
心筋梗塞や脳梗塞はまさに国民病といえ、その前段階である動脈硬化の進行をいかに押さえるか、動脈硬化の予防が極めて重要といえます。
肥満に合併する様々な病気 – マルチプルリスクファクター症候群
沢山の患者さんを対象とした疫学調査で、動脈硬化をすすめる危険因子は、 高脂血症・糖尿病・高血圧症・喫煙・年齢・家族歴の6つが挙げられ、各々の危険因子に対する対応が動脈硬化の予防に重要です。
 高脂血症、高血圧、糖尿病・境界型糖尿病などは、たとえ各々の病気の程度が軽くても一人に多数合併することにより、 動脈硬化が進行して脳梗塞や心筋梗塞などの心血管疾患を起こしやすいことが以前から知られていました。
高脂血症、高血圧、糖尿病・境界型糖尿病などは、たとえ各々の病気の程度が軽くても一人に多数合併することにより、 動脈硬化が進行して脳梗塞や心筋梗塞などの心血管疾患を起こしやすいことが以前から知られていました。
危険因子がまったくない人を1とすると、3つ以上ある人は30倍まで起きる危険が増すことが知られています。
疫学調査からは、一つ一つは軽い異常だけれども、たくさんの危険因子が集まっていて、 結果として動脈硬化を進行させてしまうという患者さんの存在が以前より注目されており、 このような病気の状態は「マルチプルリスクファクター症候群」や「シンドロームX」「死の四重奏」などと呼ばれていました。
 高脂血症、高血圧、糖尿病・境界型糖尿病などは、たとえ各々の病気の程度が軽くても一人に多数合併することにより、 動脈硬化が進行して脳梗塞や心筋梗塞などの心血管疾患を起こしやすいことが以前から知られていました。
高脂血症、高血圧、糖尿病・境界型糖尿病などは、たとえ各々の病気の程度が軽くても一人に多数合併することにより、 動脈硬化が進行して脳梗塞や心筋梗塞などの心血管疾患を起こしやすいことが以前から知られていました。危険因子がまったくない人を1とすると、3つ以上ある人は30倍まで起きる危険が増すことが知られています。
疫学調査からは、一つ一つは軽い異常だけれども、たくさんの危険因子が集まっていて、 結果として動脈硬化を進行させてしまうという患者さんの存在が以前より注目されており、 このような病気の状態は「マルチプルリスクファクター症候群」や「シンドロームX」「死の四重奏」などと呼ばれていました。
明らかとなった脂肪組織の働き
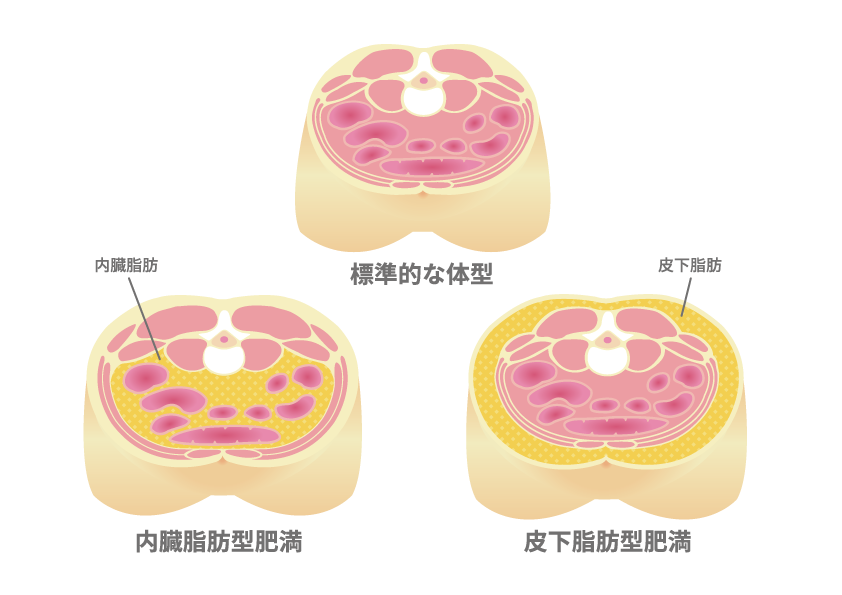 近年、脂肪細胞、とりわけ内臓脂肪の蓄積が、高血圧、高脂血症、高血糖などの病気のもととなり動脈硬化が 進んでくるおおもとにあるのだ、ということがさまざまな研究から明らかとなってきました。
近年、脂肪細胞、とりわけ内臓脂肪の蓄積が、高血圧、高脂血症、高血糖などの病気のもととなり動脈硬化が 進んでくるおおもとにあるのだ、ということがさまざまな研究から明らかとなってきました。これらの病気は、たまたま重なって、各々が動脈硬化の原因となる、ということではなく、肥満、つまり、 内臓脂肪の蓄積そのものが動脈硬化を進める、ということが次第に明らかになってきたのです。
脂肪組織から作られるホルモンとは
太ってくると増えてくるのが脂肪組織です。
あまった栄養は脂肪組織に蓄えられます。
脂肪がたくさんあると血液中の遊離脂肪酸が高くなり高脂血症や脂肪肝の原因となることがわかっていて、 これだけで動脈硬化の進行の原因となります。
さらに最近の研究では、脂肪組織は余った栄養を単にたくわえておく貯蔵庫としての役割だけでなく、全身に働き、 とりわけ動脈硬化の進行を進めるさまざまな物質(ホルモン)を作っていることが解明されてきました。
代表的なホルモンとその働きを紹介します。
アディポネクチン脂肪から作られ筋肉での糖代謝を促進したり、全身の動脈硬化の進行を抑える善玉ホルモンです。
脂肪が蓄えられ脂肪細胞が大きくなると、分泌が落ちてしまい、結果として動脈硬化が進行します。
レプチン食欲を抑え、エネルギー消費を増やし体重減少に働くホルモンです。
脂肪が蓄えられるとレプチンの効きが悪くなり、さらに体重が増える悪循環に陥ります。
一旦太ってしまうとダイエット中におなかがすき過ぎてしまい減量が難しくなるのは、このホルモンの働きの異常が一因です。
TNFα炎症性サイトカインといわれる物質の仲間です。
脂肪細胞からも作られ、肥満で増加します。
筋肉でのインスリンの効きを悪くし血糖を上げることがわかってきました。
PAI-1線溶系調節因子といわれる物質の仲間です。
血液を固まりやすくし、血栓症を起こしやすくします。
脂肪が蓄積した状態ではこれらの物質の異常により、高脂血症、高血圧症、耐糖能異常が引き起こされるとともに、 血管に直接働いて動脈硬化を進めることがわかってきました。
あまった栄養は脂肪組織に蓄えられます。
脂肪がたくさんあると血液中の遊離脂肪酸が高くなり高脂血症や脂肪肝の原因となることがわかっていて、 これだけで動脈硬化の進行の原因となります。
さらに最近の研究では、脂肪組織は余った栄養を単にたくわえておく貯蔵庫としての役割だけでなく、全身に働き、 とりわけ動脈硬化の進行を進めるさまざまな物質(ホルモン)を作っていることが解明されてきました。
代表的なホルモンとその働きを紹介します。
アディポネクチン脂肪から作られ筋肉での糖代謝を促進したり、全身の動脈硬化の進行を抑える善玉ホルモンです。
脂肪が蓄えられ脂肪細胞が大きくなると、分泌が落ちてしまい、結果として動脈硬化が進行します。
レプチン食欲を抑え、エネルギー消費を増やし体重減少に働くホルモンです。
脂肪が蓄えられるとレプチンの効きが悪くなり、さらに体重が増える悪循環に陥ります。
一旦太ってしまうとダイエット中におなかがすき過ぎてしまい減量が難しくなるのは、このホルモンの働きの異常が一因です。
TNFα炎症性サイトカインといわれる物質の仲間です。
脂肪細胞からも作られ、肥満で増加します。
筋肉でのインスリンの効きを悪くし血糖を上げることがわかってきました。
PAI-1線溶系調節因子といわれる物質の仲間です。
血液を固まりやすくし、血栓症を起こしやすくします。
脂肪が蓄積した状態ではこれらの物質の異常により、高脂血症、高血圧症、耐糖能異常が引き起こされるとともに、 血管に直接働いて動脈硬化を進めることがわかってきました。
メタボリックシンドロームの診断基準
これらの事実を踏まえて、内臓脂肪の蓄積により高血圧、高脂血症、耐糖能異常などの代謝異常が重積し、 動脈硬化の強い危険因子となる病態を、メタボリックシンドロームと呼ぶこととなり、日本では2005年の4月に診断基準が定められました
メタボリックシンドロームの診断基準は、(1)ウエスト周囲径(この場合はへその高さでの周囲径をいいます。
男性 85cm以上、女性 90cm以上)が大きく、(2)~(4)の3つのうち2つ以上を満たす方です
ウエスト値の基準(男性 85cm以上、女性 90cm以上)は、へその高さでの内臓脂肪が断面積で100平方センチ以上を 超えて蓄積している人でのウエスト周囲径を元に定められました。
内臓脂肪の測定はへその高さでのCTをとることで正確に測定できますが、すべての人でCT検査を行うことは難しいので、 ウエスト周囲径を目安とした診断基準が定められたのです。

メタボリックシンドロームの診断基準は、(1)ウエスト周囲径(この場合はへその高さでの周囲径をいいます。
男性 85cm以上、女性 90cm以上)が大きく、(2)~(4)の3つのうち2つ以上を満たす方です
メタボリックシンドロームの診断基準
(1) ウエスト周囲径 男性 85cm以上、女性 90cm以上
(2) 中性脂肪 150mg/dl以上またはHDL コレステロール40mg/dl以下
(3) 血圧 収縮期 130mmHg以上または拡張期 85mmHg以上
(4) 空腹時血糖 110mg/dl以上
(2) 中性脂肪 150mg/dl以上またはHDL コレステロール40mg/dl以下
(3) 血圧 収縮期 130mmHg以上または拡張期 85mmHg以上
(4) 空腹時血糖 110mg/dl以上
ウエスト値の基準(男性 85cm以上、女性 90cm以上)は、へその高さでの内臓脂肪が断面積で100平方センチ以上を 超えて蓄積している人でのウエスト周囲径を元に定められました。
内臓脂肪の測定はへその高さでのCTをとることで正確に測定できますが、すべての人でCT検査を行うことは難しいので、 ウエスト周囲径を目安とした診断基準が定められたのです。
メタボリックシンドロームと肥満症の違い
 メタボリックシンドロームと肥満症の違いは、たとえ肥満がなくても、内臓脂肪の蓄積、 つまり腹囲が男性で85cm以上、女性で90cm以上あれば、「要注意」ということになります。
メタボリックシンドロームと肥満症の違いは、たとえ肥満がなくても、内臓脂肪の蓄積、 つまり腹囲が男性で85cm以上、女性で90cm以上あれば、「要注意」ということになります。ですから、たとえ体重がBMI25以下であっても、まず一度はウエスト周囲径を測ってみることが重要です。
ウエスト周囲径の測り方は、へその高さで、軽く息を吐いた状態で測定します。
さらに各々の項目は、高血圧や糖尿病の各々の診断基準で「境界型」に分類されていたより軽い程度の異常でも 動脈硬化の進行に関わり重要であるという点で、より厳しい診断基準となりました。 また、高脂血症の診断基準では悪玉コレステロール(LDLコレステロール)が目安になっていますが、 メタボリックシンドロームにおける診断基準は善玉コレステロールであるHDLコレステロールの低下と中性脂肪の上昇が目安となっています。
メタボリックシンドロームと診断されたら

逆にメタボリックシンドロームと診断されない場合は、一安心してよいのでしょうか?
「メタボリックシンドローム」という病名はたとえば「肺炎」とか、たとえば「がん」とか、そういった「疾患」とは異なり、 あなたの「体の状態」を示しているのです。ですからメタボリックシンドロームと診断された方は、病気である、 と悲観する必要はありません。また腹囲が89cmならよくて91cmなら病気、ということではありません。
メタボリックシンドロームの解消には5%の体重減少を目標に
内臓脂肪は皮下脂肪と比較して落ちやすいことがわかっています。5%の体重減少で、内臓脂肪は20%低下することが期待できるのです。
 3~6ヶ月かけてゆっくり落とすことが大切です。
3~6ヶ月かけてゆっくり落とすことが大切です。
体重80Kgの人なら4Kg、60Kgの人なら3kgが目標、と聞くと、なんとなく可能かも知れない、と自信がわいてきませんか?
無理なく体重を落とすためには食事療法、運動療法、この両者の継続が大切です。
食事は一日のカロリーを目安に、適切な栄養を適切な量、適切な時間にとるということが大切です。
運動療法ではウォーキングやジョギング、水泳といった有酸素運動を中心として定期的に体を動かす、 あるいは日常生活の中で体を動かす時間を作ることが重要です
 3~6ヶ月かけてゆっくり落とすことが大切です。
3~6ヶ月かけてゆっくり落とすことが大切です。体重80Kgの人なら4Kg、60Kgの人なら3kgが目標、と聞くと、なんとなく可能かも知れない、と自信がわいてきませんか?
無理なく体重を落とすためには食事療法、運動療法、この両者の継続が大切です。
食事は一日のカロリーを目安に、適切な栄養を適切な量、適切な時間にとるということが大切です。
運動療法ではウォーキングやジョギング、水泳といった有酸素運動を中心として定期的に体を動かす、 あるいは日常生活の中で体を動かす時間を作ることが重要です
各々の治療をしっかり受ける。
高血圧、高脂血症、糖尿病などの生活習慣病は、いずれも特徴的な症状がなく、 知らないうちに発症し症状無く進行しますが、長期間進行すると動脈硬化やその他の合併症の原因となります。
これらの病気であると診断された場合は、定期的に医療機関を受診し検査をうけること、治療を続けることが大切なのです。
これらの病気であると診断された場合は、定期的に医療機関を受診し検査をうけること、治療を続けることが大切なのです。



